Diffus großzelliges B-Zell-Lymphom: Dein Weg durch die Erkrankung
Das diffuse großzellige B-Zell-Lymphom (DLBCL) gehört zu den bösartigen Erkrankungen des lymphatischen Systems. Dank moderner Krebsmedikamente ist das DLBCL in vielen Fällen gut behandelbar. Mit diesem Beitrag begleiten wir dich auf deinem Weg durch die Erkrankung – vom ersten Verdacht bis zum Leben nach dem Krebs.
Das diffuse großzellige B-Zell-Lymphom (DLBCL) ist eine Krebserkrankung des lymphatischen Systems. Zum Lymphsystem gehören unter anderem die Lymphgefäße und die Lymphknoten sowie bestimmte weiße Blutkörperchen – die Lymphozyten. Bei einem Lymphom verändern sich einige dieser Lymphozyten zu Krebszellen und breiten sich unkontrolliert im Körper aus. Beim DLBCL sind die B-Zellen, auch B-Lymphozyten genannt, davon betroffen. Das DLBCL stellt die häufigste Form der Lymphome dar.1
Das DLBCL stellt die häufigste Form der Lymphome dar. Jedes Jahr erkranken über 9.000 Menschen in Deutschland. Frauen sind etwas weniger betroffen als Männer. Das durchschnittliche Erkrankungsalter liegt bei ca. 70 Jahren und das Erkrankungsrisiko steigt mit dem Alter.2
Da ein DLBCL rasch fortschreitet, sprechen Medizinerinnen und Mediziner von einem „aggressiven“ oder auch „hoch-malignen“ Lymphom.3,4 Verschiedene Therapien können das Fortschreiten jedoch häufig verhindern. Das Ziel moderner Therapien beim DLBCL ist die vollständige Heilung. Durch den Einsatz neuer Medikamente lässt sich dieses Ziel heute bei einem großen Teil der Patientinnen und Patienten erreichen.5
Der Weg vom ersten Verdacht auf ein DLBCL über verschiedene Untersuchungen bis hin zu einer Therapieentscheidung und der anschließenden Behandlung gleicht einem Weg mit Höhen und Tiefen. Wir begleiten dich durch die unterschiedlichen Phasen deiner Erkrankung.
Mögliche Symptome des DLBCL:
- Blässe, Abgeschlagenheit und Müdigkeit6
- Erhöhte Blutungsneigung6
- Anfälligkeit für Infekte6
- Selten: Fieber, starkes nächtliches Schwitzen, ungewollter Gewichtsverlust (sogenannte B-Symptome)6
Ursachen und Risikofaktoren von DLBCL
Ein DLBCL entsteht dadurch, dass sich das Erbgut in einzelnen B-Lymphozyten verändert. Diese Veränderungen des Erbguts heißen Mutationen. Sie können dazu führen, dass sich die B-Zellen unkontrolliert vermehren und zu Krebszellen werden. Mutationen können zufällig, ohne offensichtlichen Auslöser auftreten. Es werden aber verschiedene Risikofaktoren für DLBCL diskutiert, die die Entstehung begünstigen oder auslösen können:2-4
- Umgang mit bestimmten chemischen Schadstoffen
- Infektionen mit Bakterien oder Viren (z. B. Hepatitis C)
- ein dauerhaft geschwächtes oder unterdrücktes Immunsystem, bspw. aufgrund von Medikamenten oder einer HIV-Erkrankung
- Autoimmunerkrankungen, Immunsuppression oder Immundysfunktion
- genetische Veranlagung
- vorangegangene Strahlen- oder Chemotherapie
Verdacht auf ein diffuses großzelliges B-Zell-Lymphom (DLBCL)
Typisch für ein DLBCL sind geschwollene Lymphknoten oder eine vergrößerte Milz. Denn hier sammeln sich die veränderten B-Lymphozyten an, die sich unkontrolliert vermehren und nicht absterben. Da diese Schwellungen aber meist nicht schmerzen, bemerken Betroffene sie häufig erst spät.6 Geschwollene Lymphknoten treten auch bei eher harmlosen Infektionen auf. Über einen längeren Zeitraum vergrößerte Lymphknoten solltest du aber von deiner Hausärztin oder deinem Hausarzt abklären lassen.
Breitet sich das Lymphom weiter ins Knochenmark aus, kann es die Bildung der Blutzellen stören und Beschwerden verursachen, die jedoch auch bei anderen Erkrankungen auftreten können.6
Zusammenfassung
- Blässe, Abgeschlagenheit und Müdigkeit
- Erhöhte Blutungsneigung
- Anfälligkeit für Infekte
- Selten: Fieber, starkes nächtliches Schwitzen, ungewollter Gewichtsverlust (sogenannte B-Symptome)
Ursachen und Risikofaktoren von DLBCL
Ein DLBCL entsteht dadurch, dass sich das Erbgut in einzelnen B-Lymphozyten verändert. Diese Veränderungen des Erbguts heißen Mutationen. Sie können dazu führen, dass sich die B-Zellen unkontrolliert vermehren und zu Krebszellen werden. Mutationen können zufällig, ohne offensichtlichen Auslöser auftreten. Es werden aber verschiedene Risikofaktoren für DLBCL diskutiert, die die Entstehung begünstigen oder auslösen können: 3,4
- Umgang mit bestimmten chemischen Schadstoffen
- Infektionen mit Bakterien oder Viren (z. B. Hepatitis C)
- ein dauerhaft geschwächtes oder unterdrücktes Immunsystem, beispielsweise aufgrund von Medikamenten oder einer HIV-Erkrankung
- Autoimmunerkrankungen
- genetische Veranlagung
Untersuchungen beim DLBC
Wenn bei dir der Verdacht auf ein DLBCL besteht – beispielsweise aufgrund langfristig geschwollener Lymphknoten oder anderer Beschwerden – wird deine Ärztin oder dein Arzt dich zunächst ausführlich zu deinen Symptomen, eventuellen Vorerkrankungen und Lebensgewohnheiten befragen. Dieses Gespräch bezeichnen Medizinerinnen und Mediziner als Anamnese. Anschließend folgt eine gründliche körperliche Untersuchung. Durch Abtasten der Lymphknoten und des Bauchs können eventuelle Schwellungen festgestellt werden. Zusätzlich wird dein Blut untersucht.7,8
Erste Anlaufstelle zum Abklären von Beschwerden ist meist die Hausarztpraxis. Erhärtet sich durch die Untersuchungen der Verdacht auf ein DLBCL, wirst du an eine Facharztpraxis für Bluterkrankungen (Hämatologie) überweisen.
Um die Diagnose DLBLC zu sichern, muss der auffällige Lymphknoten untersucht werden. Dazu wird dieser in einer kleinen Operation entfernt, die meist unter örtlicher Betäubung und ambulant erfolgt – das heißt, du kannst nach dem Eingriff wieder nach Hause gehen. Ist eine komplette Entfernung des Lymphknotens nicht möglich, kann auch nur eine Gewebeprobe entnommen werden (Lymphknotenbiopsie).5,7,8
Anschließend untersucht eine Pathologin oder ein Pathologe das Gewebe des Lymphknotens unter dem Mikroskop. Anhand des Aussehens der B-Lymphozyten in der Gewebeprobe und weiterer Analysen kann sie oder er feststellen, ob ein DLBCL vorliegt.7
Diagnose „DLBCL“
Hat die Untersuchung des Lymphknotens die Diagnose „DLBCL“ bestätigt, schließen sich weitere Untersuchungen an. Diese dienen dazu, die Ausbreitung des Lymphoms im Körper zu bestimmen. Medizinerinnen und Mediziner nennen das „Staging“. Zudem bestimmt deine Ärztin oder dein Arzt anhand verschiedener Risikofaktoren den sogenannten „Internationalen Prognostischen Index“.9
Staging beim DLBCL: Ann-Arbor-Klassifikation
Meist kommt für das Staging eine sogenannte PET/CT zum Einsatz. Dieses bildgebende Verfahren vereint eine Computertomographie (CT) mit einer Positronen-Emissions-Tomographie (PET). Damit kann sichtbar gemacht werden, welche Lymphknotenregionen im Körper beteiligt sind und ob bereits andere Organe betroffen sind. Wichtig für das Staging ist zudem die Untersuchung des Knochenmarks.7,8
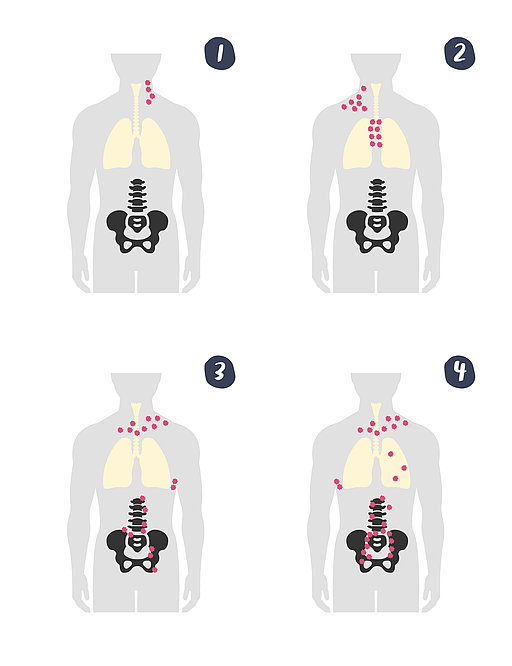
Die Ausbreitung des Lymphoms wird mithilfe der Ann-Arbor-Klassifikation beschrieben: Je nach Beteiligung von einer oder mehreren Lymphknotenregionen sowie von anderen Organen wird das DLBCL in vier Stadien unterteilt:10-12
Stadium I
Das Lymphom betrifft eine einzelne Lymphknotenregion.
Stadium II
Zwei oder mehr Lymphknotenregionen auf der gleichen Seite des Zwerchfells sind betroffen.
Stadium III
Lymphknotenbereiche auf beiden Seiten des Zwerchfells sind betroffen.
Stadium IV
Das Lymphom hat sich auf Organe außerhalb des Lymphsystems ausgebreitet, z. B. auf Lunge, Leber oder Knochenmark.
Internationaler Prognostischer Index (IPI) beim DLBCL
Mithilfe des Internationalen Prognostischen Index, kurz IPI, können Ärztinnen und Ärzte abschätzen, wie gut du vermutlich auf eine Standardtherapie ansprechen wirst und welche Therapieoption wahrscheinlich für dich am erfolgversprechendsten ist. Daraus ergibt sich auch, wie wahrscheinlich das DLBCL geheilt werden kann. Der IPI berücksichtigt folgende Risikofaktoren:9,11,12
Alter über 60 Jahre
- Schlechter Allgemeinzustand
- Hohes Ann-Arbor-Stadium (III oder IV)
- Ausbreitung des Lymphoms auf Organe außerhalb des lymphatischen Systems
- Erhöhter Blutwert eines bestimmten Eiweiß (Lactatdehydrogenase, LDH)
Je nachdem, ob einer oder mehrere dieser Risikofaktoren vorhanden sind oder nicht, kann das DLBCL in vier Risikogruppen eingeteilt werden: niedriges, niedrig-intermediäres, hoch-intermediäres oder hohes Risiko. Die Zuordnung zu einer Risikogruppe hilft bei der Entscheidung, ob du eher von einer intensiveren Therapie profitierst oder die Behandlung weniger intensiv ausfallen kann.11
Es gibt noch weitere Risikofaktoren wie beispielsweise spezielle Mutationen in den Krebszellen. Diese haben jedoch bislang geringere Bedeutung für die Therapieplanung.9,11,12
Therapieplanung beim DLBCL
Die durchgeführten Untersuchungen liefern deiner Ärztin oder deinem Arzt alle Informationen, um mit dir gemeinsam die geeignete Therapie zu planen. Die Therapie des DLBCL sollte möglichst bald nach der Diagnose beginnen.8,13,14
Etwa 60 bis 70 % der Menschen mit DLBCL können geheilt werden.5
Für die Erstbehandlung des DLBCL steht hauptsächlich eine Therapie zur Verfügung: eine Kombination aus Antikörper- und Chemotherapie (Immunchemotherapie). Diese Kombination mehrerer Wirkstoffe kann die Behandlungsergebnisse verbessern – der Krebs wird aus verschiedenen Richtungen angegriffen und kann so effektiver unter Kontrolle gebracht werden. In manchen Fällen kann die Therapie auch um ein Antikörper-Wirkstoff-Konjugatoder bei einer wiederkehrenden Erkrankung auch durch bispezifische Antikörper ergänzt werden.13-15
Während bei einer Immunchemotherapie Antikörper und Zytostatika getrennt voneinander verabreicht werden, ist das Zytostatikum bei einem Antikörper-Wirkstoff-Konjugat an den Antikörper gekoppelt. Bispezifische Antikörper wiederum sind so konzipiert, dass sie gleichzeitig an zwei verschiedene Ziele binden können, um die körpereigene Immunantwort gegen die Krebszellen zu mobilisieren.14-17
Krebsbehandlungen wie beispielsweise die Chemotherapie können die Fruchtbarkeit schädigen. Ist deine Familienplanung noch nicht abgeschlossen, solltest du dein Behandlungsteam darauf ansprechen. Denn es gibt verschieden Möglichkeiten, die Fruchtbarkeit trotz Krebstherapie zu erhalten.
Immunchemotherapie beim DLBCL
Die Immunchemotherapie kombiniert verschiedene chemotherapeutische Medikamente (Zytostatika) mit einer Antikörpertherapie. Die Chemotherapie greift neben den Krebszellen alle sich schnell teilenden Zellen an. Dazu zählen beispielsweise die Schleimhaut- oder die Haarwurzelzellen. Der Antikörper bindet dagegen beispielsweise über CD20 gezielt an die B-Lymphozyten und damit auch an die Krebszellen. Durch die Bindung des Antikörpers erkennt das Immunsystem die Krebszellen und kann sie bekämpfen. Zudem hat der Antikörper auch eine direkt abtötende Wirkung auf die Krebszellen.14,16,17
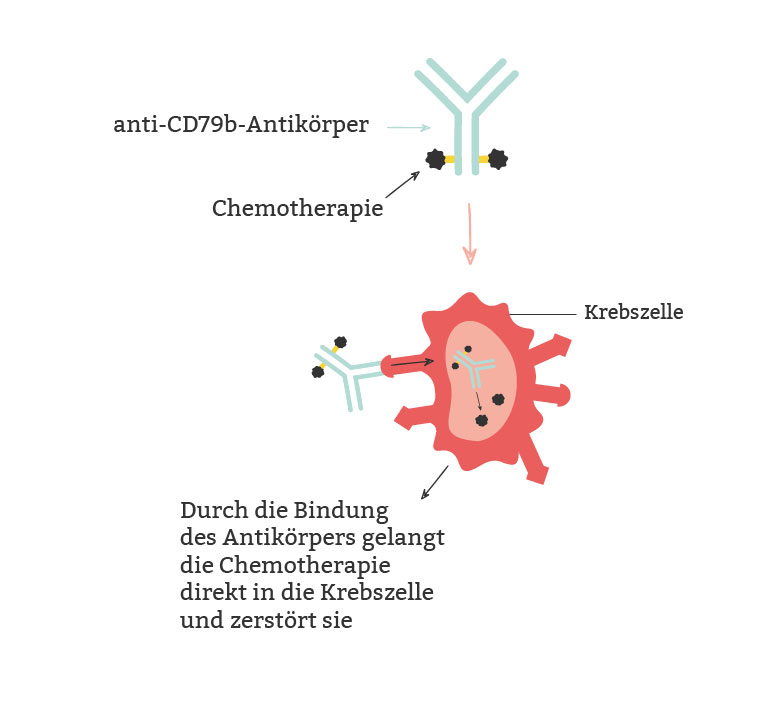
Antikörper-Wirkstoff-Konjugate beim DLBCL
Das Antikörper-Wirkstoff-Konjugat kombiniert ebenfalls eine Chemotherapie mit der Antikörpertherapie. Das Besondere: Die Chemotherapie ist hier direkt an den Antikörper gebunden. Antikörper-Wirkstoff-Konjugate beim DLBCL bestehen aus einem Antikörper, der beispielsweise an das Eiweiß CD79b auf den B-Lymphozyten bindet. Über diese Bindung gelangt die Chemotherapie direkt in die B-Lymphozyten und damit auch in die Krebszellen und tötet diese ab. So vereint das Antikörper-Wirkstoff-Konjugat die Effektivität der Chemotherapie mit der zielgerichteten Wirkung der Antikörpertherapie.14,16
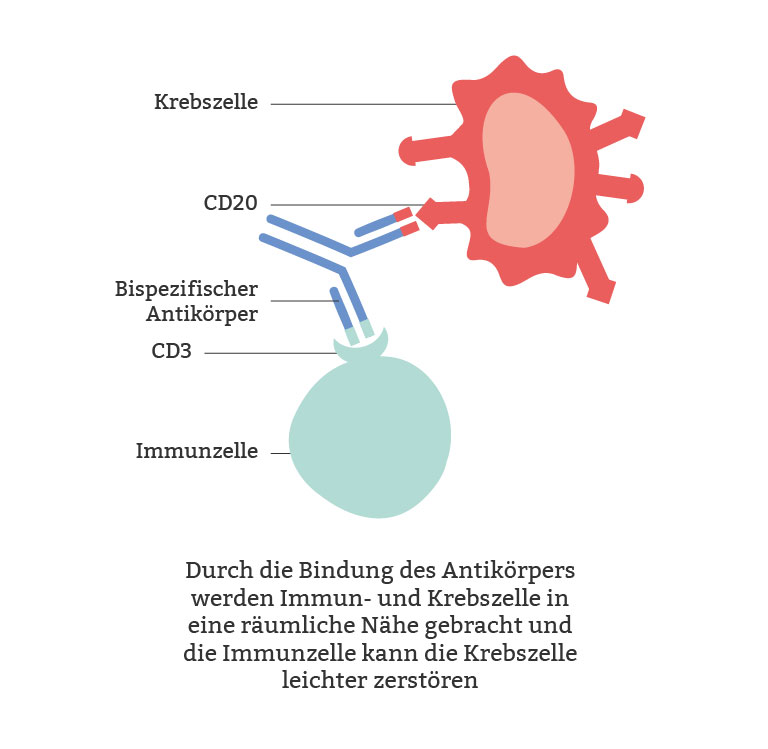
Bispezifische Antikörper beim DLBCL
Normalerweise erkennen Antikörper immer nur ein bestimmtes Antigen, wie z. B. das CD20 auf den B-Lymphozyten. Bispezifische Antikörper sind jedoch besonders, weil sie mit ihren zwei Enden zwei verschiedene Antigene gleichzeitig erkennen können. Das könnte zum Beispiel das CD20 auf einer Krebszelle und das CD3 auf einer T-Zelle (auch eine Immunzelle) sein. Man kann sich das so vorstellen, als würden sie eine Brücke zwischen der Krebszelle und der Immunzelle bauen. Diese gezielte Wirkweise hilft dem Immunsystem, den Krebs noch besser zu bekämpfen. Diese Art der Therapie kann angewendet werden, wenn das DLBCL zurückgekehrt ist oder auf vorherige Therapien nicht angesprochen hat.14,15
Die Strahlentherapie spielt beim DLBCL keine große Rolle und ist wissenschaftlich nicht betätigt. Nur in wenigen Fällen scheint sie einen Effekt zu haben.14,16
Der Start der Therapie beim DLBCL
Du hast dich gemeinsam mit deinem:deiner Ärzt:in für eine Therapie entschieden und die Behandlung kann beginnen? Diese Phase der Erkrankung kann emotionale Höhen und Tiefen mit sich bringen. Wie läuft die Therapie ab, wie wird der Körper reagieren, welche Nebenwirkungen können auftreten und wird die Therapie den gewünschten Erfolg bringen?
Du kannst dich mit allen Fragen an dein Behandlungsteam wenden. Scheue dich nicht, auch Ängste und Sorgen offen anzusprechen. Dein:e Ärzt:in kann dir professionelle Hilfe in Form einer psychoonkologischen Betreuung anbieten. Vielen Betroffenen hilft es auch, Angehörige an ihren Gedanken teilhaben zu lassen. Familie und Freund:innen können dir in dieser Zeit eine große Stütze sein. Auch der Austausch in Selbsthilfegruppen kann sehr hilfreich sein – nicht nur für die Betroffenen selbst, sondern auch für deren Angehörige.
Während der Behandlung des DLBCL
In der Regel erhältst du die Therapie als Infusion über eine Vene. Manche Medikamente können aber auch subkutan mit einer Spritze verabreicht werden. Die Infusionen erfolgen in Intervallen. Das bedeutet, die Therapie setzt sich aus mehreren Einzelbehandlungen, den sogenannten Zyklen, zusammen. Diese werden in bestimmten zeitlichen Abständen wiederholt. Im Durchschnitt erstreckt sich die Behandlung insgesamt auf sechs bis acht Zyklen über sechs Monate.14,16 Die Therapie erfordert meist keinen stationären Aufenthalt im Krankenhaus.
So wirksam die Therapien beim DLBCL sind, können sie auch unerwünschte Begleiterscheinungen hervorrufen. Solltest du Nebenwirkungen bei dir bemerken, sprich umgehend mit deinem Behandlungsteam. Häufig gibt es Möglichkeiten, die Beschwerden zu lindern oder ihnen vorzubeugen.
Die meisten Betroffenen vertragen die Immunchemotherapie in der Regel gut. Sie beeinträchtigt jedoch das Knochenmark, wodurch es zu einer verringerten Bildung der Blutzellen kommt. Nach jeder Einzelbehandlung erholt sich das Knochenmark jedoch meist relativ schnell. Um das zu kontrollieren, wird deine Ärztin oder dein Arzt während der Therapie regelmäßig dein Blut untersuchen.18,19
Von der Beeinträchtigung des Knochenmarks sind auch Abwehrzellen betroffen, die uns vor Infektionen schützen. Während der Therapie können dir Medikamente verabreicht werden, die zu einem schnelleren Anstieg der Zellzahl nach jedem Zyklus sorgen. Zusätzlich kannst du Wirkstoffe erhalten, die Infekten vorbeugen können (Prophylaxe).18
Da die Zytostatika alle sich schnell teilenden Zellen angreifen, kann es durch die Chemotherapie zu Nebenwirkungen wie Haarverlust oder eine Schädigung der peripheren Nerven kommen. Übelkeit und Erbrechen sind hingegen selten geworden, da diese Nebenwirkungen gut mit anderen Medikamenten behandelt werden können. Neben diesen kurzfristigen Nebenwirkungen kann es jedoch auch zu langfristigen Schäden kommen, wie beispielsweise an den Keimdrüsen, dem Herzen oder dem Knochenmark. So wird auch die Herzfunktion vor und während der Therapie regelmäßig überprüft.18,19
Zudem kann die Antikörpertherapie zu sogenannten infusionsbedingten Reaktionen führen, die während oder innerhalb von 24 Stunden nach der Infusion auftreten. Typisch sind grippeähnliche Symptome wie Fieber, Schüttelfrost, Übelkeit, Kopfschmerzen oder Atembeschwerden. Solltest du während oder nach der Infusion eines dieser Anzeichen bemerken, sprich dein Behandlungsteam umgehend darauf an. Entsprechend behandelt, kann eine Verschlimmerung der Symptome verhindert werden. Selten kommt es zu allergischen Reaktionen.18
Wenn du zu denjenigen gehörst, die aktiv etwas für ihre Gesundheit tun möchten – umso besser. Es ist ein gutes Gefühl, selbst etwas zur Genesung beitragen zu können. Besonders bei der Ernährung kann man vieles beachten, was zur Stärkung des Körpers während der Therapiephase beitragen kann. Auch ausreichend Bewegung kann den Therapieverlauf und dein Wohlbefinden positiv beeinflussen.
Nachsorge beim DLBCL
Hast du die Therapie erfolgreich hinter dich gebracht, erfolgt die Nachsorge. Das heißt, deine Ärztin oder dein Arzt untersucht dich nach Abschluss der Behandlung weiterhin regelmäßig. So kann sie oder er ein erneutes Auftreten des DLBCL rechtzeitig feststellen und wenn nötig, eine erneute Therapie einleiten. Zudem soll die Nachsorge dich dabei unterstützen, wieder in das alltägliche und gegebenenfalls berufliche Leben zurückzufinden.20,21
In den ersten beiden Jahren nach der Therapie erfolgen die Nachsorgeuntersuchungen alle drei Monate, anschließend halbjährlich für drei weitere Jahre und ab dem sechsten Jahr jährlich. Zu den Untersuchungen gehören die Anamnese sowie die körperliche und die Blutuntersuchung. Sollten sich dabei Hinweise auf ein Wiederauftreten des DLBCL ergeben, kommen bildgebende Verfahren zur genaueren Abklärung zum Einsatz.20,21
Begleiterkrankungen oder therapiebedingte Probleme lassen sich im Rahmen der Nachsorge ebenfalls erkennen und behandeln. Zu den möglichen Spätfolgen zählt beispielsweise Fatigue – ein starker Erschöpfungszustand, der sich meist auch durch ausreichend Schlaf nicht lindern lässt. Hier gibt es unterschiedliche Behandlungsansätze wie die Sporttherapie oder Entspannungsübungen, die Fatigue nachhaltig bessern können.22
Fortschreiten oder Wiederauftreten des DLBCL
Schreitet das DLBCL trotz Behandlung fort (Progress) oder tritt nach erfolgreicher Therapie erneut auf (Rezidiv), stehen verschiedene Therapiemöglichkeiten zur Verfügung. Welche davon zum Einsatz kommen, hängt unter anderem vom Alter, dem Allgemeinzustand der betroffenen Person sowie der Anzahl an Progress oder Rezidiv ab.15,23
Ältere Patientinnen und Patienten mit einem schlechten Allgemeinzustand erhalten in der Regel eine erneute Immunchemotherapie, ein Antikörper-Wirkstoff-Konjugat, einen bispezifischen Antikörper oder eine Kombination aus Antikörper und Immunmodulator. Tritt ein erneutes Rezidiv auf, sind die sogenannte CAR-T-Zell-Therapie oder eine palliative Therapie mögliche Optionen.15,23
Bei jüngeren und fitten Betroffenen kommt entweder eine Hochdosistherapie mit autologer Stammzelltransplantation oder eine CAR-T-Zell-Therapie infrage. Auch eine allogene Stammzelltransplantation ist bei einem erneuten Rezidiv – neben den schon bekannten Möglichkeiten – eine Therapieoption.15,23
Wenn keine Immunchemotherapie oder Stammzelltransplantation mehr infrage kommen, kann eine Heilung meist nicht mehr erreicht werden. Dann zielt die Behandlung darauf ab, Beschwerden zu lindern und die Lebensqualität zu erhalten. Medizinerinnen und Mediziner sprechen dann von einem palliativen Ansatz.15
Zusammenfassung & hilfreiche Adressen
Zusammenfassung
- Das DLBCL gehört zu den aggressiven Lymphomen und ist die häufigste Krebserkrankung des lymphatischen Systems. Dabei vermehren sich entartete B-Zellen unkontrolliert.
- Ein DLBCL wird häufig erst spät bemerkt, da die ersten Symptome wie geschwollene Lymphknoten und eine vergrößerte Milz zunächst schmerzfrei sind. Erst wenn sich das Lymphom ins Knochenmark ausgebreitet hat und die Blutbildung stört, können andere Symptome wie Müdigkeit, erhöhte Infektanfälligkeit und Blutungsneigung auftreten.
- Das DLBCL ist gut behandelbar. Welche Therapien eingesetzt werden können, hängt u. a. vom Alter, dem Allgemeinzustand und dem Stadium der Erkrankung ab. Hierbei ziehen Ärztinnen und Ärzte den sogenannten Internationalen Prognostischen Index (IPI) zurate. Mögliche Therapien sind die Immunchemotherapie, CAR-T-Zell-Therapie und eine Stammzelltransplantation.
Hier findest du Krebsberatungsstellen in deiner Nähe für dich und deine Angehörigen
Das Kompetenznetz Maligne Lymphome hält Informationen über aktuelle Studien zum follikulären Lymphom bereit. Auch nennt es Krankenhäuser und Facharztpraxen, die an diesen Studien teilnehmen und auf die Behandlung des follikulären Lymphoms spezialisiert sind. Alles Wichtige dazu findest du hier:
Die DGHO stellt Leitlinien zur Diagnostik und Therapie für Patienten und Pflegekräfte bereit – zu hämatologischen und onkologischen Erkrankungen.
Inhaltlich geprüft: M-DE-00028490
Quellen
¹ Patientenleitlinie | Diffuses großzelliges B-Zell-Lymphom (DLBCL), Stand Mai 2024;16–21. https://www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Patientenleitlinien/Patientenleitlinie_DLBCL_161_v100.pdf, zuletzt abgerufen am 26.08.2025
² https://lymphome.de/diffus-grosszelliges-b-zell-lymphom/haeufigkeit-ursache, zuletzt abgerufen am 26.08.2025
³ Leitlinienprogramm Onkologie | S3-Leitlinie DLBCL | Langversion 1.0, Stand Oktober 2022;22. https://www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Leitlinien/DLBCL/Version_1/LL_DLBCL_Langversion_1.0.pdf, zuletzt abgerufen am 26.08.2025
⁴ https://www.krebsinformationsdienst.de/lymphome, zuletzt abgerufen am 26.08.2025
⁵ Onkopedia-Leitlinie | Diffuses großzelliges B-Zell-Lymphom, Stand Januar 2024;1. https://www.onkopedia.com/de/onkopedia/guidelines/diffuses-grosszelliges-b-zell-lymphom/@@pdf-latest?filename=diffuses-grosszelliges-b-zell-lymphom.pdf, abgerufen am 26.08.2025
⁶ https://lymphome.de/diffus-grosszelliges-b-zell-lymphom/symptome, abgerufen am 26.08.2025
⁷ https://lymphome.de/diffus-grosszelliges-b-zell-lymphom/diagnostik, abgerufen am 26.08.2025
⁸ Patientenleitlinie | Diffuses großzelliges B-Zell-Lymphom (DLBCL), Stand Mai 2024;22–34. https://www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Patientenleitlinien/Patientenleitlinie_DLBCL_161_v100.pdf, abgerufen am 26.08.2025
⁹ Onkopedia-Leitlinie | Diffuses großzelliges B-Zell-Lymphom, Stand Januar 2024;7–8. https://www.onkopedia.com/de/onkopedia/guidelines/diffuses-grosszelliges-b-zell-lymphom/@@pdf-latest?filename=diffuses-grosszelliges-b-zell-lymphom.pdf, abgerufen am 26.08.2025
¹⁰ Onkopedia-Leitlinie | Diffuses großzelliges B-Zell-Lymphom, Stand Januar 2024;5–6. https://www.onkopedia.com/de/onkopedia/guidelines/diffuses-grosszelliges-b-zell-lymphom/@@pdf-latest?filename=diffuses-grosszelliges-b-zell-lymphom.pdf, abgerufen am 26.08.2025
¹¹ https://lymphome.de/diffus-grosszelliges-b-zell-lymphom/stadien-risikofaktoren, abgerufen am 26.08.2025
¹² Patientenleitlinie | Diffuses großzelliges B-Zell-Lymphom (DLBCL), Stand Mai 2024;35–40. https://www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Patientenleitlinien/Patientenleitlinie_DLBCL_161_v100.pdf, abgerufen am 26.08.2025
¹³ Onkopedia-Leitlinie | Diffuses großzelliges B-Zell-Lymphom, Stand Januar 2024;8. https://www.onkopedia.com/de/onkopedia/guidelines/diffuses-grosszelliges-b-zell-lymphom/@@pdf-latest?filename=diffuses-grosszelliges-b-zell-lymphom.pdf, abgerufen am 26.08.2025
¹⁴ https://lymphome.de/diffus-grosszelliges-b-zell-lymphom/therapie, abgerufen am 26.08.2025
¹⁵ Onkopedia-Leitlinie | Diffuses großzelliges B-Zell-Lymphom, Stand Januar 2024;12–15. https://www.onkopedia.com/de/onkopedia/guidelines/diffuses-grosszelliges-b-zell-lymphom/@@pdf-latest?filename=diffuses-grosszelliges-b-zell-lymphom.pdf, abgerufen am 26.08.2025
¹⁶ Onkopedia-Leitlinie | Diffuses großzelliges B-Zell-Lymphom, Stand Januar 2024;9. https://www.onkopedia.com/de/onkopedia/guidelines/diffuses-grosszelliges-b-zell-lymphom/@@pdf-latest?filename=diffuses-grosszelliges-b-zell-lymphom.pdf, abgerufen am 26.08.2025
¹⁷ Patientenleitlinie | Diffuses großzelliges B-Zell-Lymphom (DLBCL), Stand Mai 2024;65–66. https://www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Patientenleitlinien/Patientenleitlinie_DLBCL_161_v100.pdf, abgerufen am 26.08.2025
¹⁸ https://lymphome.de/diffus-grosszelliges-b-zell-lymphom/nebenwirkungen-spaetfolgen, abgerufen am 26.08.2025
¹⁹ Patientenleitlinie | Diffuses großzelliges B-Zell-Lymphom (DLBCL), Stand Mai 2024;57–58. https://www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Patientenleitlinien/Patientenleitlinie_DLBCL_161_v100.pdf, abgerufen am 26.08.2025
²⁰ Patientenleitlinie | Diffuses großzelliges B-Zell-Lymphom (DLBCL), Stand Mai 2024;115–118. https://www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Patientenleitlinien/Patientenleitlinie_DLBCL_161_v100.pdf, abgerufen am 26.08.2025
²¹ Onkopedia-Leitlinie | Diffuses großzelliges B-Zell-Lymphom, Stand Januar 2024;19. https://www.onkopedia.com/de/onkopedia/guidelines/diffuses-grosszelliges-b-zell-lymphom/@@pdf-latest?filename=diffuses-grosszelliges-b-zell-lymphom.pdf, abgerufen am 26.08.2025
²² Patientenleitlinie | Diffuses großzelliges B-Zell-Lymphom (DLBCL), Stand Mai 2024;97–98. https://www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Patientenleitlinien/Patientenleitlinie_DLBCL_161_v100.pdf, abgerufen am 26.08.2025
²³ Patientenleitlinie | Diffuses großzelliges B-Zell-Lymphom (DLBCL), Stand Mai 2024;77–82. https://www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/Downloads/Patientenleitlinien/Patientenleitlinie_DLBCL_161_v100.pdf, abgerufen am 26.08.2025